Translate instructions
If you wish to view the page on your phone or tablet, then the steps below may not work. Please switch to a desktop computer to translate this website. For translating the text, please follow this instruction:
1. Select the text you want to translate.
2. Choose ‘Vertalen’.

3. Select the language you prefer.
4. You can read and/or listen to the translated text (by Google).

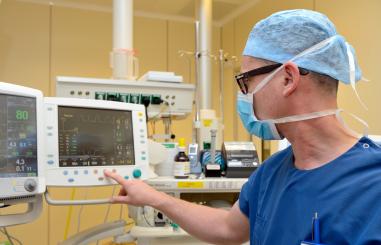
Anesthesie en voorbereiding op een operatie of onderzoek
Bij een operatie of onderzoek met anesthesie (verdoving) is een goede voorbereiding heel belangrijk.
Belangrijke informatie over de voorbereiding
Voorbereiding op een operatie of onderzoek
Het afspreken van uw operatiedatum
Informatie over de vormen van anesthesie
Algehele anesthesie
Loco-regionale anesthesie
Ruggenprik: spinaal of epiduraal
Zenuwblokkades
Sedatie
Na de operatie
Naar huis
Heeft u nog vragen?
Betrokken afdelingen
Anesthesie en voorbereiding op een operatie of onderzoek
Belangrijk: Eerst de vragenlijst invullen!
Als de arts met u afspreekt dat u een operatie of onderzoek met anesthesie krijgt, is het belangrijk dat u binnen 2 werkdagen een vragenlijst invult voor de anesthesioloog. De anesthesioloog weet dan wat uw huidige gezondheidstoestand is.
Vul deze POS-vragenlijst digitaal in via uw MijnJBZ. Log in op de beveiligde website MijnJBZ met uw DigiD.
Voor inloggen en meer informatie: www.mijnjbz.nl
Kunt u de vragenlijst niet invullen via MijnJBZ? Dan kunt u de vragenlijst invullen bij het MijnJBZ Servicepunt op de Boulevard. Neem iemand mee als u hierbij hulp nodig heeft.
Pas nadat u de vragenlijst heeft ingevuld, starten wij de voorbereidingen voor de operatie of het onderzoek.
Gesprek met Centraal Apotheek Punt en Preoperatieve Screening
U wordt enige tijd voor de operatie of het onderzoek gebeld door:
- het Centraal Apotheek Punt (CAP). De medewerker controleert met u de medicatie die u (eventueel) gebruikt.
- de afdeling Preoperatieve Screening (POS). De medewerker stelt u een aantal vragen over uw thuissituatie en uw gezondheid.
De telefonische gesprekken duren ongeveer 10 tot 20 minuten.
Deze gesprekken met het CAP en de POS zijn belangrijk. Uw operatie of onderzoek kan niet door gaan als deze gesprekken niet hebben plaatsgevonden.
De anesthesist kan het nodig vinden dat u naar het ziekenhuis komt voor de preoperatieve screening. Dit hangt af van uw gezondheidstoestand en het soort operatie/onderzoek. Deze afspraak op de POS in het ziekenhuis duurt ongeveer 1 uur.
Wilt u een afspraak op de POS, omdat u de anesthesioloog wilt spreken? Bel dan naar (073) 553 60 48, bereikbaar op maandag t/m vrijdag van 8.30 tot 16.00 uur. Wij plannen dan een afspraak met u in het JBZ in ’s-Hertogenbosch.
Toestemming van de anesthesioloog
De medewerker van de POS stelt u een aantal vragen over uw thuissituatie en bespreekt welke vorm van verdoving voor u het meest geschikt is. De anesthesioloog bepaalt of er aanvullend onderzoek nodig is, zoals bloedonderzoek of een ECG (hartfilmpje). Het kan zijn dat u eerst nog door een andere specialist onderzocht moet worden, bijvoorbeeld een cardioloog, internist of longarts.
De anesthesioloog geeft de definitieve toestemming voor de operatie.
Bezwaar tegen bloedtransfusie?
Als er tijdens een operatie veel bloedverlies optreedt, wordt soms besloten om een bloedtransfusie te doen met donorbloed. Heeft u hier bezwaar tegen? Vertel dit dan aan de POS-medewerker of anesthesioloog. Zij bespreken met u hoe dit goed wordt vastgelegd in uw dossier.
Opleidingsziekenhuis
Het JBZ is een opleidingsziekenhuis. U komt daarom zowel anesthesiologen als anesthesiologen in opleiding tegen. De anesthesioloog die u tijdens de preoperatieve screening spreekt, is niet altijd dezelfde anesthesioloog die u tijdens de operatie behandelt.
| De anesthesioloog is de arts die zich heeft gespecialiseerd in de verschillende vormen van anesthesie, pijnbestrijding en intensieve zorg rondom de operatie. Deze medisch specialist controleert en regelt tijdens de operatie uw levensfuncties (zoals bloeddruk, hartslag, ademhaling). Hij/zij zorgt er voor dat u de operatie zo goed mogelijk doorstaat. Tijdens de operatie is de anesthesioloog en/of de anesthesie medewerker voortdurend bij u. Zo nodig kan de anesthesioloog ieder moment de anesthesie bijstellen. |
Geef veranderingen in uw medicijnen of gezondheid door!
Verandert er iets in uw medicijngebruik ná uw afspraak met de POS en vóór de dag van de operatie of het onderzoek? Dan is het belangrijk dat u deze wijziging doorgeeft aan het ziekenhuis. Bel hiervoor naar ons Centraal Apotheek Punt: (073) 553 59 09. Zij registeren de wijziging van uw medicijngebruik in uw medisch dossier. De medewerker van de POS belt u terug als de wijziging van invloed is op uw behandeling.
Verandert er iets in uw gezondheidstoestand? Geef dit dan door aan afdeling POS: (073) 553 34 64.
Nuchter zijn
Het is belangrijk dat uw maag voor de operatie of het onderzoek leeg is. Dit noemen we nuchter zijn. Dit voorkomt dat de inhoud van uw maag tijdens de verdoving in uw luchtpijp en longen terechtkomt. Als dit gebeurt, kan dat ernstige complicaties geven.
Bent u niet nuchter? Dan kan de operatie of het onderzoek niet door gaan.
Om te zorgen dat u nuchter bent, houdt u zich aan de volgende regels:
Tot 6 uur voor het tijdstip van opname:
- U mag normaal eten en drinken.
Vanaf 6 uur voor het tijdstip van opname:
- U mag niets meer eten (ook geen snoepjes). U mag nog wel kauwgom kauwen, maar u mag de kauwgom niet doorslikken.
- U mag nog wel drinken: water, helder appelsap, thee of koffie zonder melk (eventueel met zoetjes of suiker).
- U mag niet meer drinken: melk(producten), koolzuurhoudende dranken of alcohol.
Vanaf 2 uur voor het tijdstip van opname:
- U mag niets meer eten en drinken (ook geen snoepjes). U mag nog wel kauwgom kauwen, maar u mag de kauwgom niet doorslikken. Gooi de kauwgom weg als u naar de operatieafdeling gaat.
- Een slokje water om medicijnen in te nemen - of bij het tandenpoetsen - mag wel.
Na opname op de afdeling:
- Na opname kunt u nog tot 300 ml ranja (dat zijn 2 glaasjes) met paracetamol op de afdeling van opname aangeboden krijgen.
Dit zijn algemene instructies voor het nuchter zijn. Het kan zijn dat u van de arts andere instructies krijgt. U ontvangt hierover bericht in uw MijnJBZ en eventueel op papier.
Als u een dag vóór de operatie of het onderzoek wordt opgenomen, volgt u de instructies van de verpleegafdeling over het nuchter zijn.
Diabetes en nuchter zijn
Heeft u diabetes en krijgt u een operatie of onderzoek met anesthesie? Lees dan de informatie: 'Diabetes en nuchter zijn voor een operatie of onderzoek met anesthesie'.
Medicijnen innemen
De behandelend specialist en/of de anesthesioloog bespreekt met u welke medicijnen u vóór de operatie moet stoppen en welke medicijnen u mag blijven gebruiken.
Stop met roken
Zeker als u geopereerd bent of moet worden, is het beter niet te roken. De ademhalingswegen van rokers zijn vaak geïrriteerd en daardoor gevoeliger voor ontstekingen. Daarnaast verdringt het koolmonoxide in de rook het zuurstof uit het bloed. Roken is slecht voor de wondgenezing en vergroot de kans op complicaties. Tenslotte kan hoesten na de operatie erg veel pijn doen.
Houd er ook rekening mee dat u in en om het ziekenhuis niet mag roken. Het hele gebouw, het ziekenhuisterrein en de parkeervoorzieningen zijn rookvrij.
Voor hulp bij stoppen met roken kunt u kijken op www.rookvrijookjij.nl of belt u naar (076) 889 51 95.
Ontharen
Om infecties te voorkomen mag u het operatiegebied niet zelf ontharen! Als ontharen nodig is, gebeurt dit op de operatiekamer.
Overige voorbereidingen
- Neem op de ochtend van de opname thuis een douche of bad.
- U mag op de dag van de operatie geen make-up of bodylotion gebruiken.
- U hoeft nagellak of kunstnagels niet te verwijderen voor de operatie. Dit hoeft alleen bij een operatie aan de hand (in overleg met de behandelend arts).
- Doe thuis uw horloge, ringen, oorbellen en andere sieraden af. Piercings in de mond moet u altijd uitdoen. Dit geldt ook voor piercings vlakbij het deel van uw lichaam waaraan u geopereerd wordt. Andere piercings mogen blijven zitten.
- Regel dat er de eerste 24 uur na de ingreep een volwassene bij u thuis is, zodat hij of zij u kan helpen als dat nodig is.
Heeft u problemen met het bewegen van bepaalde spieren of gewrichten, bijvoorbeeld uw nek of schouders? Dan is het belangrijk dat u dit doorgeeft aan de anesthesioloog die op de operatiedag voor u zorgt. Dit kan belangrijk zijn voor de manier waarop u op de operatietafel komt te liggen tijdens de operatie.
Wij respecteren de privacy van onze patiënten, bezoekers en medewerkers en verwachten dat u dit ook doet. Houd er rekening mee dat u zonder toestemming van de betrokkenen geen foto’s of filmpjes mag maken.
Vaccineren bij geplande operaties
Het RIVM adviseert om u niet te laten vaccineren binnen 48 uur voor of na een geplande operatie. Dit geldt voor de coronavaccincatie en ook voor de griepvaccinatie. Na 48 uur zijn eventuele bijwerkingen van de vaccinatie verdwenen. Zo ontstaat er geen verwarring of eventuele complicaties komen door de operatie of door het vaccin.
Muziek als medicijn voor en na de operatie
U mag in het JBZ naar uw eigen muziek luisteren op de verpleegafdeling, als u naar de operatiekamer gaat en na afloop op de uitslaapkamer.
Effect van muziek
De kans op pijn, stress, angst, slapeloosheid en verwardheid (delier) is met muziek kleiner. Dit blijkt uit onderzoek van het Erasmus MC.
Angst, stress en pijn
Mensen die voor en na een operatie naar hun eigen muziek luisteren, ervaren minder angst, stress en pijn. Zij hebben bovendien minder (verslavende) pijnstillers nodig.
Slaap
Genoeg slaap is belangrijk voor een goede gezondheid en een voorspoedig herstel. Muziek blijkt ook een positief effect te hebben op slaap.
Delier
Een delier is een acute verwardheid die kan optreden na een operatie. Nog een reden om muziek te luisteren tijdens de periode van opname en herstel.
Uw eigen muziek mee naar de operatie
U mag in het JBZ naar uw eigen muziek luisteren op de verpleegafdeling, als u naar de operatiekamer gaat en na afloop op de uitslaapkamer. Hiervoor heeft u nodig:
- Een mobiele telefoon of andere muziekspeler, bijv. een tablet.
- Download uw playlist op uw mobiele telefoon (of andere muziekspeler). Uw telefoon moet tijdens de operatie op vliegtuigmodus. Dit betekent dat uw muziek offline beschikbaar moet zijn. Dit kan bijvoorbeeld via Spotify.
- Zorg dat de telefoon/muziekspeler een volle accu heeft.
- Een koptelefoon of oortjes. Dit is verplicht, om anderen niet tot last te zijn.
- U kunt eventueel een koptelefoon gebruiken van de verpleegafdeling (met draad).
Maak uw telefoon/muziekspeler en de koptelefoon/oortjes goed schoon (met een microvezeldoek met water). Zo voorkomt u mogelijke infecties.
Momenten zonder muziek
Uw mobiel/geluidspeler en koptelefoon/oortjes gaan mee naar de voorbereidingsruimte, de operatiekamer en de uitslaapkamer.
Op bepaalde momenten zullen we u vragen uw koptelefoon/oortjes even af te doen. Dit is bijvoorbeeld het geval bij het toedienen van de anesthesie; dan moeten wij met u kunnen communiceren.
Geen foto’s/opnames maken
U mag zonder toestemming geen foto’s maken, filmen of geluidsopnames maken.
Verlies of schade
Wij passen goed op uw spullen. Het ziekenhuis is niet aansprakelijk voor verlies of schade. U neemt uw mobiele telefoon/muziekspeler op eigen risico mee.
Planning van uw operatie
Een medewerker van het Planbureau van het JBZ neemt contact met u op, zodra uw operatiedatum ingepland is. Het is mogelijk dat een operatie toch niet op de geplande dag kan plaatsvinden. Wij informeren u hierover dan zo snel mogelijk.
Eén werkdag voor de opname belt het Planbureau u tussen 13.30 en 16.30 uur, om door te geven hoe laat u in het ziekenhuis wordt verwacht.
De medewerker belt u op het door u opgegeven telefoonnummer. Let op: Het telefoonnummer van het ziekenhuis verschijnt bij nummerweergave op uw beeldscherm. Als u niet thuis bent, wordt u op een later tijdstip teruggebeld. Of de medewerker spreekt uw voicemail in. Luistert u dus altijd ook uw voicemail af.
Uitstel operatie door overmacht
De arts of verpleegkundige kan nooit met zekerheid zeggen hoe laat u geopereerd wordt. Operaties duren soms langer dan verwacht. Ook kunnen er spoedoperaties tussendoor komen. Hierdoor kan het gebeuren dat u later wordt geopereerd dan de bedoeling was. Een heel enkele keer komt het voor dat een operatie zelfs niet meer die dag kan plaatsvinden. Er wordt dan met u een nieuwe operatiedag afgesproken. Wij begrijpen hoe bijzonder vervelend dit is voor patiënten en het ziekenhuis doet er uiteraard alles aan om dit soort situaties te voorkomen. Voor de eventuele financiële gevolgen van uitstel door overmacht is het Jeroen Bosch Ziekenhuis niet aansprakelijk.
Bent u op de vastgestelde operatiedatum verhinderd?
Geef dit dan zo snel mogelijk door aan de secretaresse van uw specialist. Als u zich op tijd afmeldt, kunnen wij nog een andere patiënt in uw plaats helpen.
Bent u de dagen voor de operatie of behandeling erg verkouden? Moet u veel hoesten of heeft u koorts? Bel dan tenminste 24 uur van tevoren naar de polikliniek van uw specialist.
Er zijn verschillende vormen van anesthesie:
- Algehele anesthesie. Hierbij wordt het hele lichaam verdoofd en bent u tijdelijk buiten bewustzijn.
- Loco-regionale anesthesie. Hierbij maken we een deel van het lichaam tijdelijk gevoelloos, met behulp van een ruggenprik of zenuwblokkade.
- Sedatie. Dit is een lichtere vorm van verdoving die het bewustzijn verlaagt. U wordt slaperig en herinnert zich vaak niets meer. Uw ademhaling en andere reflexen blijven intact.
- Combinaties van deze vormen van verdoving.
Welke anesthesie voor u het meest geschikt is hangt af van verschillende factoren, zoals leeftijd, uw lichamelijke conditie en het soort operatie of onderzoek dat u krijgt. Uw eigen wensen kunt u aangeven in het gesprek met de medewerker van de afdeling POS.
Aansluiten op bewakingsapparatuur
Bij alle vormen van anesthesie sluiten we u in het Operatiecentrum altijd eerst aan op bewakingsapparatuur. U krijgt plakkers op de borst om de hartslag te meten en een klemmetje op uw vinger om het zuurstofgehalte in uw bloed te controleren. U krijgt een band om uw arm waarmee we uw bloeddruk meten en we brengen een infuusnaald aan in uw hand of arm. Via deze naald kunnen we medicijnen toedienen.
Nadat u aan de bewakingsapparatuur bent aangesloten, dient de anesthesioloog via de infuusnaald de medicijnen voor de anesthesie toe. U valt snel in slaap. Als u slaapt, schuift de anesthesioloog meestal een plastic buisje in uw keel. Dit is om uw ademhaling tijdens de anesthesie te kunnen controleren. Tijdens de operatie blijft de anesthesioloog of de anesthesiemedewerker steeds bij u. Dankzij de moderne bewakingsapparatuur en geneesmiddelen kan de anesthesioloog precies vaststellen hoe uw lichaam reageert op de operatie. De ademhaling en de bloedsomloop kunnen zo nodig worden bijgestuurd en er worden medicijnen toegediend om de anesthesie te onderhouden.
Bijwerkingen algehele anesthesie
U kunt zich na de operatie slaperig voelen. De verpleegkundige weet wat u mag krijgen tegen eventuele pijn en/of de misselijkheid. U mag er ook om vragen.
Complicaties bij algehele anesthesie
Ernstige complicaties bij de algehele anesthesie komen zelden voor. Er kunnen allergische reacties op medicijnen optreden. Bij het inbrengen van het beademingsbuisje of het masker waarmee de luchtweg wordt open gehouden, kan uw gebit worden beschadigd. Door een ongelukkige houding tijdens de operatie kan een zenuw in uw arm of het been beklemd raken. U kunt daardoor tijdelijk last hebben van tintelingen en krachtverlies.
Gebruikt u de anticonceptie-pil?
Bij algehele anesthesie kan de anesthesie de betrouwbaarheid van de anticonceptie-pil verminderen. Het is dus verstandig om vanaf de operatie, naast de anticonceptie-pil, tijdelijk een ander anticonceptiemiddel te gebruiken tot u met de volgende pil-strip start.
Bij loco-regionale anesthesie wordt een gedeelte van het lichaam verdoofd. Dit gebeurt door een verdovingsmiddel in te spuiten rond een zenuw of zenuwbaan.
- Ruggenprik: Met een ruggenprik (spinale of epidurale anesthesie) kan het hele onderlichaam en de benen worden verdoofd. De ruggenprik is niet pijnlijker dan een gewone injectie.
- Zenuwblokkade: Bij een operatie aan hand, arm, voet of been kan gebruik worden gemaakt van zenuwblokkades. Ook bij sommige andere operaties wordt dit tegenwoordig steeds vaker toegepast. Het verdovingsmiddel wordt rond de zenuwen in uw oksel, hals, bil, lies of knieholte ingespoten.
Bij deze vormen van anesthesie blijft u bij bewustzijn. U ziet niets van de operatie omdat u afgedekt bent met doeken. Als u liever slaapt, kan de anesthesioloog u een licht slaapmiddel geven. Als u bij bewustzijn blijft, zult u merken dat uw gevoel in het verdoofde lichaamsdeel niet helemaal verdwijnt. Het is normaal als u voelt dat u wordt aangeraakt, maar u voelt geen pijn. Ook de spieren worden met de verdoving uitgeschakeld. U kunt tijdelijk het verdoofde lichaamsdeel niet bewegen. Zodra de verdoving is uitgewerkt, heeft u weer de normale kracht en beheersing over de spieren.
Een ruggenprik kan via een 'spinaal anesthesie' of een 'epiduraal anesthesie' worden uitgevoerd.
Spinale anesthesie: Hierbij wordt de verdovingsvloeistof ingespoten in de ruimte waar de ruggenmergvloeistof zit. Deze verdoving werkt heel snel. U merkt direct dat uw benen warm worden en gaan tintelen. Later worden ze gevoelloos en slap, net als de rest van het onderlichaam. Afhankelijk van het gebruikte medicijn kan het 3 tot 6 uur duren voordat de verdoving volledig is uitgewerkt. Dan kunt u ook pijn gaan voelen. Wacht niet te lang om de verpleegkundige een pijnstiller te vragen.
Epidurale anesthesie: Hierbij wordt de verdovingsvloeistof rondom het ruggenmergvlies gespoten. Deze verdoving werkt langzamer in dan de spinale. Bij deze techniek kan een katheter (slangetje) worden achtergelaten, waarop een ‘pijnpomp’ wordt aangesloten. Via het slangetje kan na de operatie pijnstilling toegediend worden.
Veilige ruggenprik met APAD
In het Jeroen Bosch Ziekenhuis is een systeem ontwikkeld voor het veilig zetten van de epidurale ruggenprik: de APAD. Dit apparaat meet kleine drukverschillen in de naald en zet deze om in een beeld- en geluidsignaal. De anesthesioloog wordt zo geïnformeerd over de positie van de naald in het lichaam.
Combinatie van verdovingen
Als dat nodig is wordt de epidurale anesthesie gecombineerd met een spinale anesthesie (bijvoorbeeld voor een operatie aan de heup) of met algehele anesthesie (bijvoorbeeld voor een operatie aan de buik).
Soms werkt een ruggenprik onvoldoende. De anesthesioloog geeft dan extra medicijnen. Of er wordt gekozen voor een andere anesthesievorm, bijvoorbeeld algehele anesthesie. De anesthesioloog overlegt dit met u.
Bijwerkingen ruggenprik
Bijwerkingen van een ruggenprik kunnen zijn:
- Tijdens de operatie kan een lage bloeddruk optreden. De anesthesioloog let hier goed op en neemt maatregelen als dit bij u het geval is.
- De verdoving kan zich verder naar boven uitbreiden dan de bedoeling is. U merkt dat doordat uw handen gaan tintelen. Misschien kunt u wat moeilijker ademen. De anesthesioloog zal u extra zuurstof toedienen. Meestal zijn de klachten daarmee opgelost.
- Na de operatie kan het plassen moeilijker gaan. Dit komt doordat de blaas ook verdoofd is. Het kan nodig zijn de blaas met een katheter leeg te maken.
- Na de operatie ontstaat soms rugpijn op de plaats waar de ruggenprik is gegeven. Dit heeft te maken met de houding tijdens de operatie. De klachten verdwijnen meestal binnen enkele dagen.
- Na een ruggenprik kan hoofdpijn optreden. Kenmerkend is dat deze hoofdpijn minder wordt bij platliggen en erger wordt bij overeind komen. Meestal verdwijnt deze hoofdpijn binnen een week vanzelf. Als de klachten zo hevig zijn dat u in bed moet blijven, neemt u dan contact op met de anesthesioloog. Hij of zij heeft mogelijkheden om het natuurlijk herstel te versnellen.
Deze vorm van anesthesie kan worden toegepast als u aan uw arm, hand, voet of been geopereerd moet worden. Tegenwoordig wordt het ook steeds vaker bij andere operaties toegepast. Het grote voordeel is dat patiënten na de operatie meestal veel minder pijn ervaren en minder zware pijnstillers nodig hebben. Het verdovingsmiddel wordt rond de zenuwen ingespoten.
De anesthesioloog zoekt de zenuwbanen op met behulp van een echo-apparaat en - als dat nodig is - met een ‘zenuwstimulator’. Met een lage elektrische stroom wordt dan de zenuw geprikkeld. U merkt dat omdat uw hand/arm/been/voet dan onwillekeurig beweegt. De anesthesioloog weet dan dat de naald dichtbij de zenuw zit en kan het verdovingsmiddel inspuiten.
Korte tijd later merkt u dat het verdoofde lichaamsdeel gaat tintelen en warm wordt. Later verdwijnt het gevoel en kunt u het verdoofde lichaamsdeel niet meer bewegen. De verdoving moet 15 tot 30 minuten inwerken voordat het effect optimaal is.
Als de verdoving is uitgewerkt keren de spierkracht en het gevoel weer terug. Na een zenuwblokkade van een arm hoeft u niet altijd in het ziekenhuis te blijven totdat de verdoving is uitgewerkt. Dat hangt of van de operatie die bij u is verricht. Zolang de arm verdoofd is moet u hem in een draagdoek (mitella) houden.
Als u een zenuwblokkade aan uw been heeft gehad en deze is nog verdoofd, dan heeft u soms krukken nodig om te lopen. U kunt deze krukken bijvoorbeeld lenen bij de zorgwinkel in het JBZ of bij de thuiszorgwinkel bij u in de buurt.
Als de zenuwblokkade bij u onvoldoende werkt, kan de anesthesioloog soms wat extra medicijnen geven. Soms is het beter om voor een andere anesthesievorm te kiezen, bijvoorbeeld algehele anesthesie. De anesthesioloog overlegt dat met u.
Bijwerkingen zenuwblokkade
Bijwerkingen van een zenuwblokkade kunnen zijn:
- Nadat de verdoving is uitgewerkt, kunt u nog enige tijd last houden van tintelingen in de arm of het been. Deze verdwijnen vanzelf.
- Overgevoeligheid voor de gebruikte verdovingsmiddelen komt soms voor. Dit kan zich uiten in benauwdheid, huiduitslag, lage bloeddruk.
- De zenuwen die verdoofd moeten worden lopen vlakbij grote bloedvaten. Het is mogelijk dat er verdovend medicijn in de bloedbaan komt. U merkt dat aan een metaalachtige smaak, tintelingen rond de mond, een slaperig gevoel, hartritmestoornissen, trekkingen en uiteindelijk bewusteloosheid. De anesthesioloog zal in zo’n situatie zorgen voor de juiste behandeling.
- Als u een prik in de hals krijgt om de schouder te verdoven voor een operatie, kan uw ooglid gaat hangen aan de zijde waar u de prik heeft gekregen. Dit trekt vanzelf bij als het verdovingsmiddel uitwerkt.
- Als u een blokkade krijgt van de arm, kan het voorkomen dat een gedeelte van het middenrif mee verdoofd wordt. In enkele gevallen kan dit een benauwd gevoel geven. Vertel dit dan aan de anesthesioloog.
Bij sedatie krijgt u via een infuus een slaapmiddel toegediend, soms in combinatie met een pijnstiller. Het geven van sedatie heeft de volgende effecten op het lichaam:
- Het vermindert het bewustzijn. U wordt slaperig, suf. U maakt het daardoor niet heel bewust mee, of bent het na afloop zelfs vergeten.
- U voelt minder of geen pijn.
- Uw eigen reflexen blijven intact. Dat wil zeggen dat u zelf blijft ademen, slikken of hoesten.
- We kunnen u in principe wekken; dit kunt u vergelijken met slapen. U bent dus niet onder algehele anesthesie.
De Sedatie Praktijk Specialist (SPS) dient de sedatie toe en blijft u tijdens het hele onderzoek of behandeling bewaken. De SPS is een anesthesiemedewerker die hier speciaal voor is opgeleid. De SPS werkt onder verantwoordelijkheid van de anesthesioloog.
Voorbeelden van ingrepen die onder sedatie kunnen worden uitgevoerd zijn maag-darmonderzoek, curettage of bepaalde hartkatheterisaties
Bijwerkingen sedatie
Complicaties of bijwerkingen van sedatie kunnen zijn:
- Er kan een allergische reactie optreden op de toegediende medicijnen. Deze reactie kan variëren van heel onschuldig tot zeer ernstig. Meld het altijd als u ergens allergisch voor bent.
- U kunt wat ontremd reageren door de toegediende medicijnen.
- U kunt hoofdpijn hebben, misselijk of duizelig zijn of overgeven.
- Als u te diep in slaap raakt tijdens het onderzoek of behandeling, kunt u te weinig adem gaan halen of zelfs helemaal stoppen met ademen. De SPS heeft alles bij de hand om deze situatie op te heffen, zodat uw veiligheid gegarandeerd is. In het uiterste geval zal een beademingsbuis in uw keel worden geplaatst.
- Als er nog eten/drinken in uw maag zit tijdens de sedatie kan deze maaginhoud omhoog komen en in de longen terechtkomen. Dit kan een ernstige longontsteking veroorzaken. Daarom is het ook bij sedatie erg belangrijk goed nuchter te zijn.
Na de operatie brengen we u naar de uitslaapkamer (recovery). Daar houden speciaal opgeleide verpleegkundigen in de gaten of alles goed met u gaat. Net als tijdens de operatie controleren we steeds uw bloeddruk, hartritme en zuurstofbehoefte. Als alles goed met u gaat en u voldoende wakker bent, brengen we u terug naar de verpleegafdeling.
Na een lange laparoscopische operatie in extreme Trendelenburg positie (met het hoofd naar beneden), wordt soms kortdurend na beademd op de uitslaapkamer. Een mogelijke zwelling krijgt zo de kans om af te nemen.
Pijncijfer
Op de uitslaapkamer en op de verpleegafdeling vragen we een paar keer hoeveel pijn u heeft. U geeft de pijn een cijfer tussen de 0 en 10.
0 betekent géén pijn; 10 is de ergst denkbare pijn. De verpleegkundige vraagt ook of de pijn u belemmert bij hoesten, bewegen of ademen. Bij een cijfer van 4 of hoger heeft u matige tot ernstige pijn. Dan is het nodig dat u extra medicijnen krijgt tegen de pijn. Een pijncijfer lager dan 4 betekent dat de pijn voor u draaglijk is.
Belangrijk
Het is belangrijk dat u ons vertelt hoe het met de pijn is. We kunnen de medicijnen tegen de pijn dan, als dat nodig is, op tijd aanpassen.
Vervoer naar huis
Als u na de operatie nog dezelfde dag naar huis mag, moet u door een volwassene begeleid worden. Regel vervoer per taxi of eigen auto, maar rijd niet zelf! U mag ook geen gevaarlijke machines bedienen.
De eerste 24 uur thuis
We adviseren u de eerste 24 uur na de operatie:
- te zorgen dat er een volwassene bij u is, zodat hij/zij u kan helpen als dat nodig is.
- geen alcohol te drinken.
- geen belangrijke beslissingen te nemen.
Dan kunt u bellen met de afdeling POS, telefoonnummer (073) 553 34 64.