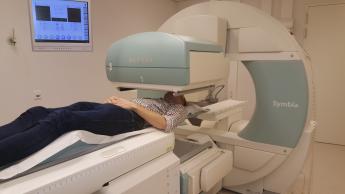
Poliklinische schildklierbehandeling met I-131 (LNG-051)
Een te snel werkende of vergrote schildklier kan worden behandeld met radioactief jodium (I-131).
Translate instructions
If you wish to view the page on your phone or tablet, then the steps below may not work. Please switch to a desktop computer to translate this website. For translating the text, please follow this instruction:
1. Select the text you want to translate.
2. Choose ‘Vertalen’.
3. Select the language you prefer.
4. You can read and/or listen to the translated text (by Google).
Lees meer
Er zijn verschillende schildklieraandoeningen. Het verschilt per aandoening welke behandeling(en) u doorloopt en welke afspraken nodig zijn. Soms is vooraf een schildklieronderzoek nodig op de afdeling Nucleaire Geneeskunde; een zogenoemde uptake. De schildklierplanner van afdeling Nucleaire Geneeskunde bespreekt met u de behandeling en maakt met u de afspraken hiervoor.
Hoe verloopt de behandeling?
Radioactief jodium
Voorbereiding
De behandeling
Na de behandeling
Leefregels na behandeling
Veelgestelde vragen
Praktische tips
Wat neemt u mee?
Bij iedere afspraak in het ziekenhuis neemt u mee:
- een geldig identiteitsbewijs
- uw Actueel Medicatie Overzicht (AMO).
Hier vindt u meer informatie over wat u moet meenemen.
Afspraak op onze locatie in 's-Hertogenbosch, Boxtel, Drunen of Rosmalen? Meld u eerst digitaal aan. Lees hier hoe dit werkt.
MijnJBZ
Via MijnJBZ kunt u zelf een deel van uw persoonlijke en medische gegevens inzien die in het JBZ over u bekend zijn. Zie ook: Wat kan ik in MijnJBZ zien?
Bekijk uw zorgverzekering
Controleer zelf vóór een afspraak in het JBZ of uw zorg wordt vergoed:
- Bekijk hier met welke zorgverzekeraars het JBZ een contract heeft.
- Het hangt ook af van uw polis of uw zorgverzekeraar alle zorg volledig vergoedt.
- Onze zorg valt voor volwassenen onder het wettelijk eigen risico. Dit betekent dat u ieder jaar eerst een bedrag zelf moet betalen, voordat uw zorgverzekeraar kosten gaat vergoeden.
Gegevens delen
Wilt u dat zorgverleners buiten het Jeroen Bosch Ziekenhuis uw medische gegevens kunnen inzien? Dan moet u het JBZ toestemming geven om uw gegevens beschikbaar te stellen.