Translate instructions
If you wish to view the page on your phone or tablet, then the steps below may not work. Please switch to a desktop computer to translate this website. For translating the text, please follow this instruction:
1. Select the text you want to translate.
2. Choose ‘Vertalen’.
3. Select the language you prefer.
4. You can read and/or listen to the translated text (by Google).
Behandelingen op de couveuseafdeling
Uw kind kan op de couveuse afdeling zijn opgenomen om verschillende redenen, zoals vroeg geboorte of een infectie.
Hierbij heeft uw kind mogelijk ondersteuning nodig van bepaalde behandelingen. De meest voorkomende behandelingen die uw kind kan krijgen staan hieronder beschreven.
Neusdruppelen en uitzuigen
Als uw kind last heeft van vast zittend slijm of snotterig is, druppelen we regelmatig een beetje zoutoplossing in het neusje. Dit doen we om het slijm zacht te houden. Na de geboorte is het normaal dat uw kindje wat meer last heeft van slijm en hoeft er niet altijd sprake te zijn van een verkoudheid. Uw kind kan het slijm doorslikken of het komt er met niezen uit. Soms heeft uw kind er zo veel last van dat we het neusje gaan uitzuigen. Dit gebeurt met een zachte tendernose die vast zit aan een zuigslang. Deze zuigt het slijm uit de neus of mondholte. Hierdoor kan uw kind weer vrij ademen.
Ondersteuning van de ademhaling
Soms kan het zijn dat uw kindje na de geboorte moeite heeft met de ademhaling. Er zijn een aantal mogelijkheden waarmee de ademhaling van uw kindje kunnen ondersteunen.
NCPAP (nasal Continuous Positive Airway Pressure)
Met nCPAP blazen we via een kapje of neussprietjes continu lucht in de neus. Doordat er continue lucht in de neus geblazen wordt, bouwt er een bepaalde druk op in de longen. Dit voorkomt dat de longen bij de uitademing helemaal samenvallen. Dit zorgt ervoor dat uw kind minder moeite hoeft te doen om tijdens inademing de longen weer volledig open te krijgen. De ademhaling verloopt makkelijker en kost voor uw kind minder energie.
Om drukplekken op de neus te voorkomen, wisselen we het kapje met de neussprietjes af. Om de nCPAP te kunnen bevestigen, krijgt uw kind een speciale muts op met bandjes waarmee de het kapje of neussprietjes kunnen bevestigingen.
High-flow
Via high-flow krijgt uw kind bevochtigde en verwarmde lucht (eventueel gemengd met zuurstof) toegediend. Met high-flow kunnen we met een neusbril een grotere hoeveelheid lucht geven aan uw kind, waardoor het makkelijker wordt om te ademen. Uw kind krijgt hierbij flexibele zachte ‘sprietjes’ in de neus die middels plakkers op de wang bevestigd worden.
Low-flow
Met low-flow kunnen we via een neusbril een kleine hoeveelheid lucht (tot 1 liter) in de neus blazen. Soms wordt dit ook gemengd met extra zuurstof. Uw kind krijgt hierbij een flexibele neusbril die middels plakkers bevestigd worden op de wang.
Monitor en saturatie bewaking
De arts bepaalt of uw kindje aan de monitor en\of saturatie bewaking gaat.
Bij de monitor bewaking willen wij graag het hartritme én ademhaling van uw kind observeren. Hierbij gebruiken we drie gekleurde plakkertje met elektroden. Dit plakken we op de borst van uw kind. Daarnaast meten we de saturatie (zuurstofgehalte in het bloed) middels een sensor aan de hand of voet van uw kind.
Zo zien we de metingen op de monitor:
- De ademhaling wordt aangegeven met een wit getal en een curve.
- Het hartritme wordt aangegeven met een groen getal en een ECG beeld.
- Het zuurstof gehalte in het bloed (saturatie), wordt gemeten door een sensor met een rood lampje. Deze sensor wordt vastgemaakt met een zacht bandje aan de voet of de hand van uw kind. De saturatie wordt op de monitor aangegeven met een blauw getal en een curve.
- Daarnaast kunnen we ook de bloeddruk meten. De bloeddruk wordt op de monitor weergegeven met een rood getal. De bloeddruk wordt via een band gemeten aan de arm of het been. De bloeddruk wordt niet standaard gemeten.
Als er een alarm gaat vanuit de monitor bewaking
Als de monitor een alarm geeft, kunnen de verpleegkundigen dit zien op het scherm van de monitor op de kamer bij uw kind. Maar ook op een algemeen scherm bij de balie op de gang en bij één van de andere monitoren die op de afdeling in gebruik zijn.
De verpleegkundige krijgt een hoorbare melding op de telefoon. Daarop is te zien bij wie het alarm afgaat en wat voor soort alarm het is. Dit geldt ook voor het alarm van de infuuspomp en de bel. Afhankelijk van het soort alarm reageert de verpleegkundige meteen of kan het alarm op afstand afzetten. Vertrouwt u het niet, dan kunt u altijd op de bel drukken.
Medicijnen
Het kan zijn dat uw kind medicijnen nodig heeft. De arts spreekt dit af tijdens de visite of als de gezondheidssituatie van uw kind verandert. De arts of verpleegkundige vertelt u waarom en waarvoor uw kind de medicijnen krijgt en wat de eventuele bijwerkingen zijn.
Veel voorkomende medicijnen zijn:
- Antibiotica, tegen bacteriële infecties of medicijnen tegen virale infecties.
- Coffeïne is een medicijn dat het ademhalingscentrum in de hersenen stimuleert. Coffeïne helpt uw kindje om door te blijven ademen.
- Ferrofumaraat is een ijzersuppletie dat nodig is voor het aanmaken van rode bloedlichaampjes.
- Paracetamol.
- Sucrose is een soort suikeroplossing die gegeven wordt bij verschillende behandelingen. Het werkt pijnstillend.
- Vitamine D is een vitamine om de botten sterker te maken. Het advies van de gezondheidsraad is om dit aan alle kinderen tot 4 jaar te geven.
- Vitamine K zorgt voor een goede bloedstolling. Elk kind krijgt dit direct na de geboorte om de kans op inwendige bloedingen te verkleinen. Het advies van de gezondheidsraad is om dit aan alle kinderen te geven die borstvoeding krijgen, tot ze 12 weken oud zijn.
Fototherapie bij geelzucht
Veel pasgeboren kinderen zien geel na de geboorte. Dit gebeurt vaak tussen de 2e en de 7e dag. Dit geel zien ontstaat doordat er teveel rode bloedcellen in het bloed van het kind bevinden. Het lichaam breekt deze grote aantallen rode bloedcellen af. Bij deze afbraak ontstaat een stof genaamd bilirubine. We kunnen het lichaam helpen met de afbraak van verhoogd bilirubine. Dit gebeurt met behulp van de fototherapielamp.
Wisseltransfusie
Heeft uw kind fototherapie en wordt de stapeling van het afvalstof bilirubine toch te hoog? Dan kan de arts besluiten om uw kind een wisseltransfusie te geven. Dit betekent dat een deel van het bloed wordt gewisseld. Via een infuus of een centraal veneuze katheter wordt er bij uw kind bloed afgenomen en wordt er langzaam weer nieuw bloed van een donor teruggegeven. Dit zorgt ervoor dat het bloed met hoge hoeveelheid afvalstoffen, wordt verdund met nieuw bloed zonder afvalstoffen.
Fototherapie thuis
Wanneer uw kind fototherapie moet krijgen omdat de bilirubinewaarde te hoog is, kan de fototherapie soms ook thuis gebeuren. Uw kindje ligt dan, in een lichtgevend slaapzakje.
Voordat uw kind naar huis gaat krijgt u uitleg hoe het werkt. Meer informatie? Bekijk de informatie Geelzucht bij pasgeborenen en het instructiefilmpje.
Transcutane bilimeter
De transcutane bilirubinemeter is een apparaat dat wordt gebruikt voor pasgeborenen in hun eerste week, die geel zien en daarom worden verdacht van neonatale hyperbilirubinemie. Het kan ook worden gebruikt bij te vroeg geboren baby's en baby's met een laag geboortegewicht. We gebruiken dit apparaat voor metingen bij pasgeborenen die nog niet eerder onder fototherapie hebben gelegen en na 24 uur geel gaan zien.
De meting wordt gedaan door het apparaat zachtjes op het voorhoofd van uw baby te drukken. Het apparaat geeft een flits en dit wordt drie keer herhaald. Uit deze 3 metingen komt een gemiddelde waarde. Dit helpt ons te bepalen of uw baby fototherapie nodig heeft. Het kan zijn dat op basis van de uitslag alsnog bloed geprikt moet worden om de waarde precies te kunnen bepalen. Afhankelijk van de waarde in het bloed, wordt er gestart met fototherapie.
Bloedtransfusie
Veel prematuren hebben te weinig rode bloedcellen. Rode bloedcellen verplaatsen zuurstof binnen het lichaam naar de diverse organen. Door een bloedtest kunnen we meten of uw kind te weinig rode bloedcellen heeft. Deze tests kunnen de ernst van de anemie (bloedarmoede) en de aanmaak van nieuwe rode bloedcellen aantonen.
Premature kinderen kunnen bloedarmoede krijgen door een aantal redenen. In de eerste weken na de geboorte kunnen kinderen nog geen nieuwe rode bloedcellen aanmaken. De levensduur van de rode bloedlichaampjes is ook lager bij kinderen dan bij een volwassen persoon. Doordat we regelmatig bloed moeten afnemen voor de laboratorium onderzoeken, is het moeilijk om rode bloedlichaampjes op peil te houden. Daarom kunnen premature kinderen, zeker als ze minder dan 1000 gram wegen, een bloedtransfusie krijgen. Hiermee brengen we de rode bloedcellen op peil of kunnen we het peil verhogen. We noemen dit een erythrocytentransfusie. Een bloedtransfusie wordt altijd met donorbloed gedaan. Het is niet mogelijk hier uw eigen bloed voor te gebruiken.
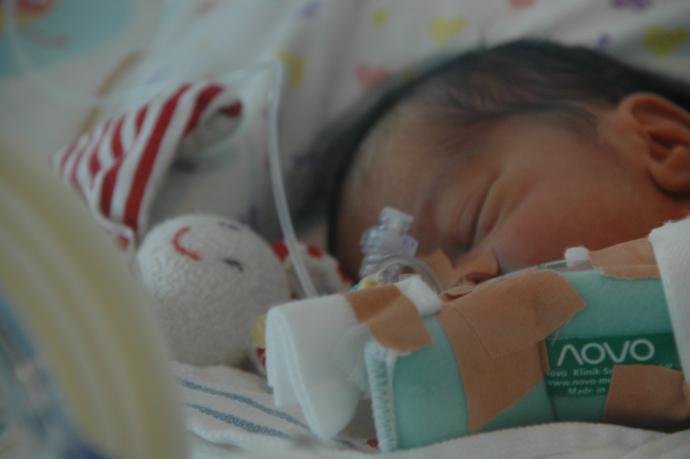
Infuus, lijnen en infuuspompen
Het maag-darm stelsel van uw kind kan nog niet helemaal goed voedsel verwerken. Daarom heeft uw kind de eerste tijd een infuus. Via het infuus krijgt uw kind vocht en voedingstoffen. Via het infuus kan uw kind ook medicijnen krijgen.
De kinderarts of verpleegkundige brengt het infuus in, in een klein bloedvat van een arm of een been. Het wordt ingebracht met een klein naaldje. Dit naaldje gaat er meteen weer uit. Wat achterblijft is een dun flexibel rietje. Het infuus wordt vastgeplakt met een pleister en vaak gaat er een spalkje omheen.
Infuuspomp
Het infuus zit aangesloten op een infuuspomp. De alarmen van deze pomp krijgt de verpleegkundige door op de pieper. U hoeft hiervoor niet te bellen.
Centraal veneuze katheter
Een perifeer centraal katheter of 'een lange lijn' wordt vaak ingebracht als het duidelijk is dat er voor langere tijd een infuus nodig is of een gewoon infuus niet lukt. Het is een infuus dat in een grotere ader zit en ook dieper gaat. Het voordeel is dat deze langer blijft zitten. Meestal wordt deze katheter in de arm ingebracht.
Navelvenelijn
Ook is het mogelijk om vlak na de geboorte een navelvenelijn in te brengen. Dit is vergelijkbaar met een lange lijn, alleen wordt deze in de navelstreng(stomp) ingebracht. De navelvenelijn blijft maximaal 7 dagen zitten.
Isolatieverpleging
Uw kind kan een bacterie of een virus bij zich dragen dat besmettelijk is voor andere kinderen op de afdeling.
Uw kindje wordt dan verpleegd in isolatie. Dit betekent dat uw kind op een kamer ligt met 2 deuren.
De ruimte tussen de 2 deuren noemen we een sluis. Hier kleedt de verpleegkundige zich om in speciale kleding voordat ze bij uw kind naar binnen of naar buiten gaat. U kunt uw kind gewoon zonder speciale kleding bezoeken en vasthouden. U mag zelfs blijven slapen.