Headerafbeelding

Translate instructions
Tekst
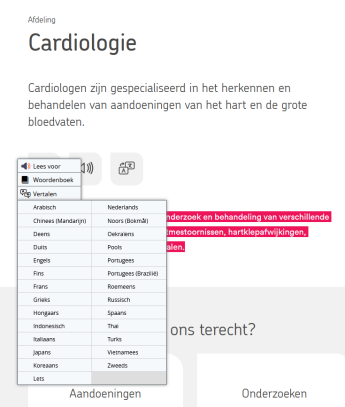
If you wish to view the page on your phone or tablet, then the steps below may not work. Please switch to a desktop computer to translate this website. For translating the text, please follow this instruction:
1. Select the text you want to translate.
2. Choose ‘Vertalen’.
3. Select the language you prefer.
4. You can read and/or listen to the translated text (by Google).
Kunstmatige beademing
Bij kunstmatige beademing neemt een beademingsmachine de in- en uitademing van de patiënt over. Het is ook mogelijk dat de machine de ademhaling alleen ondersteunt.
Hoe verloopt de kunstmatige beademing?
Hier vindt u alle belangrijke informatie over kunstmatige beademing
Wat is kunstmatige beademing?
Hoe kunt u communiceren met de patiënt?
Hoe verloopt de behandeling?
Meer informatie of vragen?
Betrokken afdelingen
Code
ICA-026
Laatste revisie: 2 september 2025 - 11:41